Suy Thận Và Các Bệnh Lý Liên Quan: Thực Trạng Trẻ Hóa Đáng Báo Động


1. Suy thận – Khái niệm và phân loại
Suy thận là tình trạng thận không còn đảm nhiệm hiệu quả chức năng lọc máu và duy trì cân bằng nội môi (nước, điện giải, acid-base) của cơ thể. Bệnh được chia thành hai dạng chính:
-
Suy thận cấp tính (Acute Kidney Injury – AKI): Diễn tiến nhanh, thường do mất máu, nhiễm khuẩn huyết, độc chất hoặc tắc nghẽn cấp tính. Nếu được điều trị kịp thời, chức năng thận có thể hồi phục hoàn toàn.
-
Suy thận mạn tính (Chronic Kidney Disease – CKD): Tình trạng mất chức năng thận kéo dài và không hồi phục, tiến triển qua 5 giai đoạn. Giai đoạn cuối (CKD G5) thường yêu cầu điều trị thay thế thận bằng lọc máu chu kỳ hoặc ghép thận.
2. Cơ chế bệnh sinh và hệ quả toàn thân
Thận là cơ quan duy trì cân bằng thể dịch, bài tiết chất chuyển hóa, tổng hợp hormon (erythropoietin, renin, calcitriol). Khi thận suy, các cơ chế sau bị ảnh hưởng:
-
Ứ đọng chất độc niệu (urea, creatinine, acid uric): Gây mệt mỏi, chán ăn, buồn nôn, rối loạn thần kinh.
-
Rối loạn điện giải và toan kiềm: Hạ natri, tăng kali, toan chuyển hóa – dễ dẫn đến loạn nhịp tim, yếu cơ, rối loạn nhịp thở.
-
Thiếu erythropoietin: Gây thiếu máu đẳng sắc – đẳng bào.
-
Suy giảm chức năng nội tiết xương: Tăng phosphat máu, giảm calcitriol gây loãng xương, đau xương, vôi hóa mô mềm.
-
Tăng huyết áp và tổn thương tim mạch: Do ứ dịch, hoạt hóa hệ RAA (Renin–Angiotensin–Aldosterone).
3. Các bệnh lý nguyên nhân thường gặp
Một số bệnh lý làm tổn thương cầu thận hoặc ống thận kéo dài, dẫn đến suy thận mạn:
-
Đái tháo đường típ 2: Bệnh thận đái tháo đường chiếm hơn 40% nguyên nhân suy thận giai đoạn cuối toàn cầu.
-
Tăng huyết áp không kiểm soát: Làm hẹp vi mạch thận, gây xơ hóa cầu thận.
-
Viêm cầu thận mạn, lupus ban đỏ hệ thống, viêm mạch máu tự miễn: Làm tổn thương cấu trúc thận qua trung gian miễn dịch.
-
Sỏi thận, trào ngược bàng quang – niệu quản, nhiễm trùng tiểu tái diễn: Làm giãn hệ tiết niệu, ứ nước, hủy hoại nhu mô thận.
-
Thuốc gây độc thận: Như aminoglycosides, NSAIDs, cản quang, thuốc nam không rõ thành phần.
4. Suy thận đang trẻ hóa – Vì sao?
Nhiều nghiên cứu dịch tễ tại châu Á và Việt Nam gần đây cho thấy độ tuổi mắc bệnh thận mạn có xu hướng giảm, gặp ở cả nhóm 25–35 tuổi. Nguyên nhân chủ yếu bao gồm:
-
Chế độ ăn hiện đại nhiều muối, protein động vật, ít rau → tăng gánh lọc cầu thận.
-
Thói quen ít vận động, thừa cân, rối loạn lipid máu → tăng nguy cơ tăng huyết áp, đái tháo đường.
-
Sử dụng thuốc giảm đau không kê đơn (NSAIDs) kéo dài → tổn thương ống thận.
-
Tự ý dùng thực phẩm chức năng, thuốc nam không kiểm chứng → nguy cơ nhiễm độc thận.
-
Thiếu tầm soát định kỳ: Nhiều người chỉ phát hiện bệnh khi creatinine máu tăng, protein niệu xuất hiện và chức năng thận đã giảm dưới 30%.
5. Dấu hiệu cảnh báo và phương pháp chẩn đoán sớm
Biểu hiện lâm sàng thường mơ hồ giai đoạn đầu, nhưng cần lưu ý:
-
Mệt mỏi kéo dài, ăn kém
-
Phù mắt, phù chân
-
Tiểu đêm >2 lần, nước tiểu có bọt
-
Tăng huyết áp không rõ nguyên nhân
-
Ngứa da, hơi thở có mùi ammoniac
Chẩn đoán xác định dựa trên:
-
Xét nghiệm máu: Creatinine huyết thanh, BUN, tính eGFR.
-
Xét nghiệm nước tiểu: Protein niệu, hồng cầu niệu, tỷ trọng nước tiểu.
-
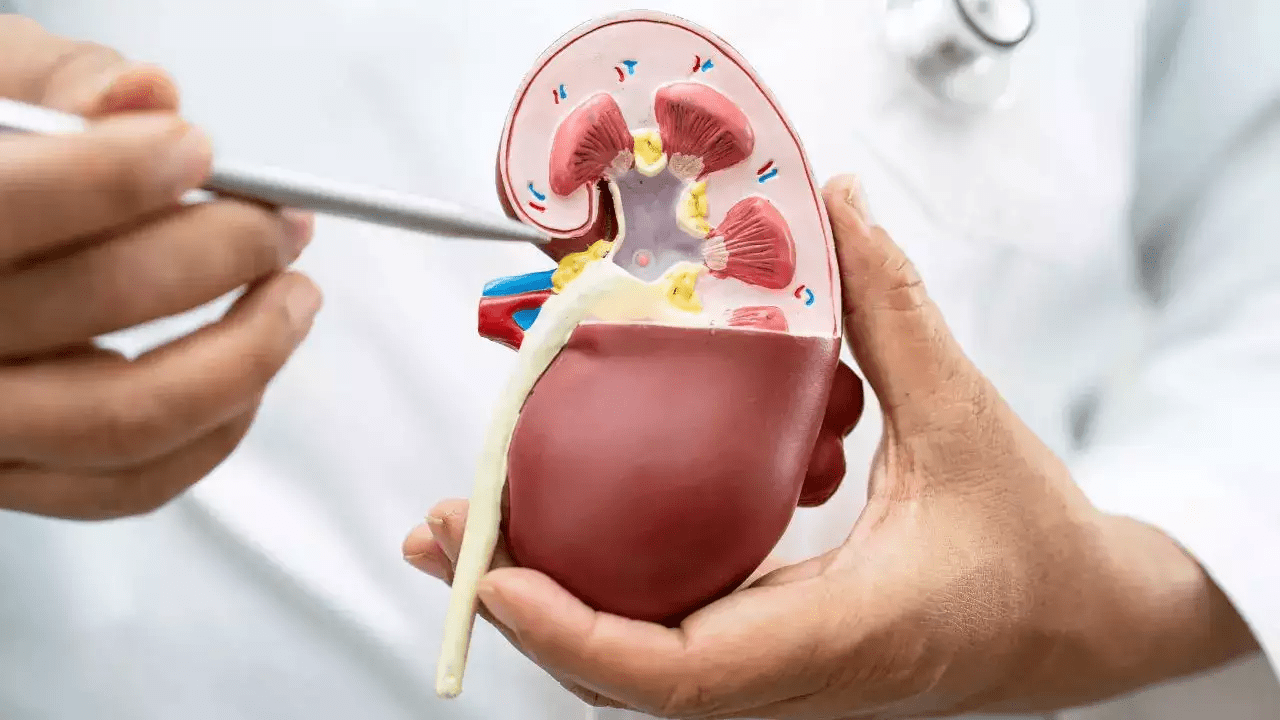
Hình ảnh học: Siêu âm thận – niệu để đánh giá kích thước thận, ứ nước, sỏi.
-
Sinh thiết thận (trong một số trường hợp để xác định nguyên nhân mô học).
6. Phòng ngừa suy thận – Hướng tiếp cận theo y học dự phòng
Cấp độ 1 – Phòng bệnh ban đầu:
-
Giảm muối <5g/ngày, hạn chế đạm động vật, ưu tiên chất béo tốt và rau xanh.
-
Uống đủ nước theo nhu cầu, tránh nhịn tiểu lâu.
-
Kiểm soát cân nặng, huyết áp, đường huyết định kỳ.
-
Không tự ý dùng thuốc, hạn chế thuốc giảm đau và thuốc bắc kéo dài.
Cấp độ 2 – Tầm soát sớm ở nhóm nguy cơ:
-
Người có tăng huyết áp, đái tháo đường, bệnh lý tim mạch
-
Tiền sử gia đình có người mắc bệnh thận
-
Người dùng NSAIDs dài ngày, bệnh nhân lupus hoặc bệnh tự miễn
-
Thực hiện xét nghiệm creatinine, eGFR và nước tiểu vi thể 6–12 tháng/lần
Cấp độ 3 – Ngăn ngừa tiến triển ở bệnh nhân CKD giai đoạn sớm:
-
Kiểm soát chặt chẽ huyết áp <130/80 mmHg
-
Dùng thuốc ức chế hệ RAA (ACEi/ARB) nếu có protein niệu
-
Giảm đạm, giảm phosphat, bổ sung calcitriol nếu cần
-
Tư vấn dinh dưỡng và tâm lý định kỳ
7. Kết luận
Suy thận không còn là bệnh của người cao tuổi mà đang trở thành vấn nạn y tế công cộng với xu hướng trẻ hóa đáng lo ngại. Việc hiểu đúng cơ chế bệnh sinh, phát hiện sớm các biểu hiện ban đầu và tuân thủ nguyên tắc y học dự phòng có ý nghĩa quyết định trong việc kiểm soát và làm chậm tiến triển của bệnh.
Bài viết nên đọc
Bài viết khác








Copyright ©2023 CÔNG TY TNHH ZENCA PHARM









